Pionierzy medycyny: Izrael jako światowy lider w dziedzinie terapii komórkami CAR-T
Immunoterapia przyszłości: Izrael redefiniuje standardy terapii CAR-T
Współczesna onkologia znajduje się w punkcie przełomowym – odchodząc od konwencjonalnych, nieselektywnych terapii systemowych na rzecz precyzyjnej, spersonalizowanej medycyny opartej na biologii molekularnej i inżynierii immunologicznej. Jednym z najbardziej spektakularnych przykładów tej transformacji jest terapia komórkami CAR-T, uznawana dziś za jedną z najbardziej zaawansowanych form leczenia nowotworów.
Technologia „żywego leku”
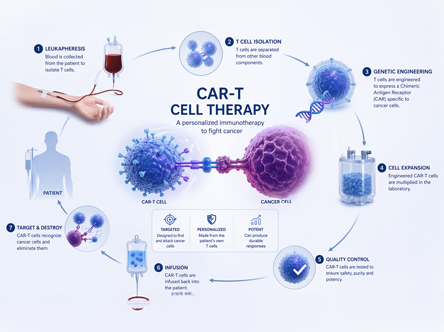
CAR-T (Chimeric Antigen Receptor T-cell therapy) to forma adopcyjnej immunoterapii komórkowej, w której własne limfocyty T pacjenta poddawane są zaawansowanej modyfikacji genetycznej w warunkach laboratoryjnych. Dzięki temu uzyskują zdolność precyzyjnego rozpoznawania i eliminacji komórek nowotworowych na poziomie antygenowym.
Po ponownym podaniu do organizmu działają jako tzw. „żywy lek” – zdolny do:
- intensywnej proliferacji,
- długotrwałego utrzymywania się w organizmie,
- oraz ciągłego nadzoru immunologicznego.
To właśnie ta unikalna właściwość odróżnia CAR-T od klasycznych terapii i stanowi fundament jej wysokiej skuteczności klinicznej.
Model izraelski: synergia nauki, technologii i dostępności
Na tle globalnym Izrael wypracował wyjątkowy model wdrażania terapii CAR-T – łączący badania naukowe, produkcję komórkową oraz zastosowanie kliniczne w ramach jednego systemu.
W praktyce oznacza to:
- możliwość lokalnej produkcji komórek CAR-T w szpitalach,
- znaczące skrócenie czasu oczekiwania na terapię,
- zwiększoną dostępność dla pacjentów,
- oraz redukcję kosztów w porównaniu do wielu systemów zagranicznych.
To podejście stanowi dziś jeden z najbardziej efektywnych modeli translacji innowacji medycznych do praktyki klinicznej.
Skuteczność kliniczna i aktualne dane
Terapia CAR-T osiągnęła dotychczas największy sukces w leczeniu nowotworów hematologicznych, takich jak:
- szpiczak mnogi
- chłoniaki agresywne
Najnowsze dane kliniczne – publikowane m.in. w The New England Journal of Medicine – wskazują, że:
- znaczny odsetek pacjentów osiąga głęboką remisję,
- u części chorych obserwuje się długotrwałą kontrolę choroby, nawet po niepowodzeniu wcześniejszych linii leczenia.
Co istotne, w ostatnich latach obserwujemy dynamiczny rozwój terapii w kierunku:
- wcześniejszych linii leczenia,
- terapii skojarzonych,
- oraz optymalizacji bezpieczeństwa (np. ograniczenie CRS i neurotoksyczności).
Nowa generacja CAR-T: kierunek rozwoju
Aktualne badania koncentrują się na kolejnej generacji terapii, obejmującej m.in.:
- CAR-T allogeniczne (od dawców zdrowych) – potencjalnie „off-the-shelf”, czyli dostępne natychmiast
- modyfikacje zwiększające aktywność komórek (np. ekspresja cytokin takich jak IL-15)
- terapie wielocelowe (multi-target CAR-T) zwiększające skuteczność i ograniczające nawroty
To podejście może w najbliższych latach znacząco zmienić dostępność terapii na skalę globalną.
Przełamanie bariery: guzy lite
Największym wyzwaniem pozostaje zastosowanie CAR-T w leczeniu guzów litych (ok. 90% wszystkich nowotworów).
Problem stanowi m.in.:
- złożone mikrośrodowisko guza,
- immunosupresja,
- trudność w penetracji tkanki nowotworowej.
Obecnie rozwijane strategie obejmują:
- wzmocnione komórki CAR-T zdolne do działania w trudnym mikrośrodowisku,
- integrację z innymi terapiami (np. immunomodulacją),
- zastosowania w nowotworach takich jak rak płuca czy wątroby.
Co więcej, pojawiają się już pierwsze koncepcje wykorzystania CAR-T poza onkologią – m.in. w chorobach autoimmunologicznych, takich jak stwardnienie rozsiane.
Nowy paradygmat leczenia
CAR-T nie jest jedynie kolejną terapią – to fundamentalna zmiana w podejściu do leczenia chorób nowotworowych. Zamiast zwalczać chorobę z zewnątrz, medycyna aktywuje i przeprogramowuje własny układ odpornościowy pacjenta.
W perspektywie najbliższych lat terapia ta może stać się:
- bardziej dostępna,
- szerzej stosowana,
- oraz kluczowym elementem medycyny spersonalizowanej.
Źródło:
